血糖値が高い状態が続くと、全身に様々な合併症を生じます。進行すると、透析や失明、足の切断などに至ることもあります。
急性合併症① ケトアシドーシス
急性インスリン不足によっておこるショック症状です
体内のインスリンが急激に不足した場合、若しくはインスリンに対抗するホルモンが増加した場合に起こります。体内のインスリンが不足した場合、糖を分解することができず高血糖状態になり、代わりに脂肪を分解してエネルギーを得ようとします。脂肪を分解する際にできるケトン体という副産物は、血液を酸性にする作用があり、一気に血液が酸性化することで、身体に異常が発生します。(アシドーシス=血液の酸性化という意味です)
最悪の場合死亡することがあります
高血糖の症状と、尿にグルコースが排出され、脱水状態になります。また脱水とアシドーシスになると吐き気、頻脈・低血圧、ひどい場合には昏睡に陥ることもあります。
意識が低下すると、一人では対処できなくなり、発見が遅れた結果死亡することがあります。普段から身近な人に急性合併症のことを伝えておく必要があります。
急性合併症② 高浸透圧高血糖症候群
高齢者で起きやすいとされています
人間の体は血管内から水分やナトリウムが再利用される仕組みを持っています。しかし、インスリン不足による高血糖状態になると、本来再吸収されるべき水分やナトリウムが尿として排出されてしまいます。これを浸透圧利尿といいます。この浸透圧利尿が起き、極度の脱水状態になることにより、意識障害が起こります。主に高齢者の糖尿病患者に起きやすいとされています。同じ急性合併症であるアシドーシスとの違いはどちらも脱水状態になりますが、アシドーシスは血液の酸化による症状がメインといった点で異なります。
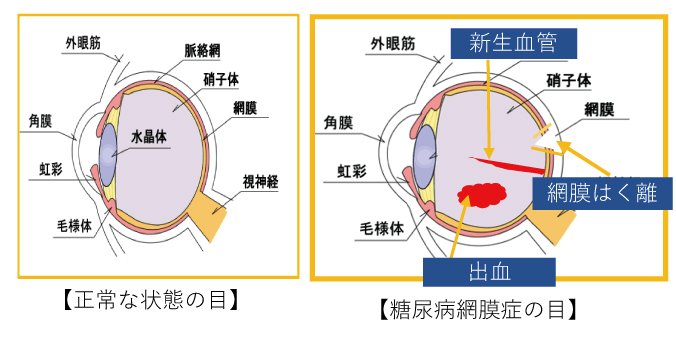
糖尿病網膜症
糖尿病網膜症とは?
目の中の血管が傷つき、障害が起こります
高血糖状態が続くと、目の中の血管にもダメージを与えます。初期の場合自覚症状はありませんが、網膜の中心にある黄斑という部分にむくみが出現し、視野の中心部がかすんで見える、ゆがんで見えるといった症状があらわれることがあります。その後症状が進行すると、血流が低下し不足した酸素を補うために異常な新しい血管が発生し網膜の剥離や、硝子体からの出血が生じます。
糖尿病網膜症の進行ステージ
後期になると治療しても後遺症が残ります
初期 | 中期 | 末期 |
|
|---|---|---|---|
目の状態 | 血管が傷つき小さな出血や血管のこぶ等が出来る | 血管の詰まり、ダメージが進み、網膜に酸素が行き渡らなくなる | 酸素不足を補うために異常な血管が発生する、網膜剥離や硝子体内の出血が起こる |
見え方 | 影響なし | 影響なし | 急激な視力低下が起こる |
治療法 | 血糖コントロール | レーザー光 凝固術 | レーザー光 凝固術 硝子体手術 |
定期的な眼科検診が必要!
糖尿病腎症
糖尿病腎症とは?
高血糖状態が続くと、腎臓にダメージを与えます
腎臓は、血液中に流れる老廃物のろ過の機能を持ち、生命維持にかかせない臓器です。
高血糖状態が続くと、腎臓に負担をかけ、徐々に腎臓の働きが悪くなってきます。その結果、老廃物がろ過できなかったり、身体に必要なものまで体外に排出してしまう、尿毒症という症状になります。
透析治療になると生活が悪化します
尿毒症になってしまうと定期的に身体の血液を弱った腎臓の代わりに機械に接続して血液のろ過を行う、透析治療をすることになります。
一般的に週に2~3回、3~4時間程度血液をろ過しなければならなくなり、日常生活に多大な負担がかかるようになります。このように腎機能を悪化させないように、血糖をコントロールしていく必要があります。
糖尿病神経障害
糖尿病神経障害とは?
神経細胞に糖が溜まることよって起こります
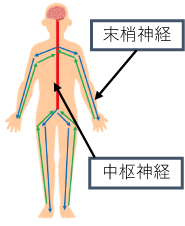
人間の体には神経が張り巡らされており、脳脊髄を通る中枢神経と手足などの末梢神経に大別されます。
高血糖状態が続くと、ブドウ糖が変化したソルビトールという物質が神経の中に溜まり、神経への血管の流れを阻害します。末端の血管ほど影響が大きく様々な症状が起きます。
感覚症状・運動症状・自律神経症状があります
| 主な症状 | |
|---|---|
感覚症状 | 手足の痛みやしびれ 心筋梗塞や狭心症の痛みを感じない 手足の痛みを感じない |
運動症状 | こむらがえり まぶたが開かない 口元がゆがむ |
自律神経症状 | 立ち眩み 不整脈が起きやすい 膀胱の動きが悪くなる |
糖尿病神経障害の進行ステージ
神経の破壊が進むと感覚がなくなってきます
糖尿病神経症状の患者さんに一番多いのは、足の痛みやしびれといった症状です。これは神経細胞が壊れていくことによる痛みで、症状が進んでいくと、痛みやしびれは緩和されますが、足にやけどやケガをしても痛みを感じなくなります。この状態が続くと足を怪我していても気づかず、壊疽を起こし、足を切断することがあります。

糖尿病と動脈硬化の関係
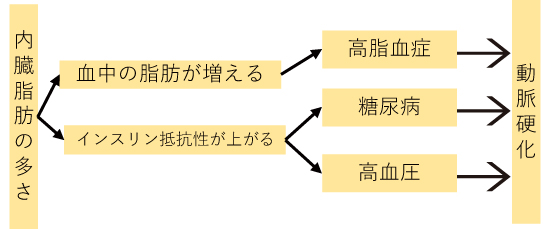
高血糖状態は動脈硬化の原因になります
危険因子の元は全て内臓脂肪によるもので、これらが糖尿病・高脂血症・高血圧といった生活習慣病になりやすくさせます。そしてこれらの生活習慣病にかかると、動脈硬化のリスクが上がります。
動脈硬化は心筋梗塞・脳梗塞などの心血管イベントの原因となります。
ほとんどの生活習慣病は自覚症状がありませんが、将来的な死亡のリスクが上がるため、定期的な診察や治療は必要とされています。
動脈硬化は様々な病気の原因になります
心筋梗塞、足の壊疽など致命的な症状がでます
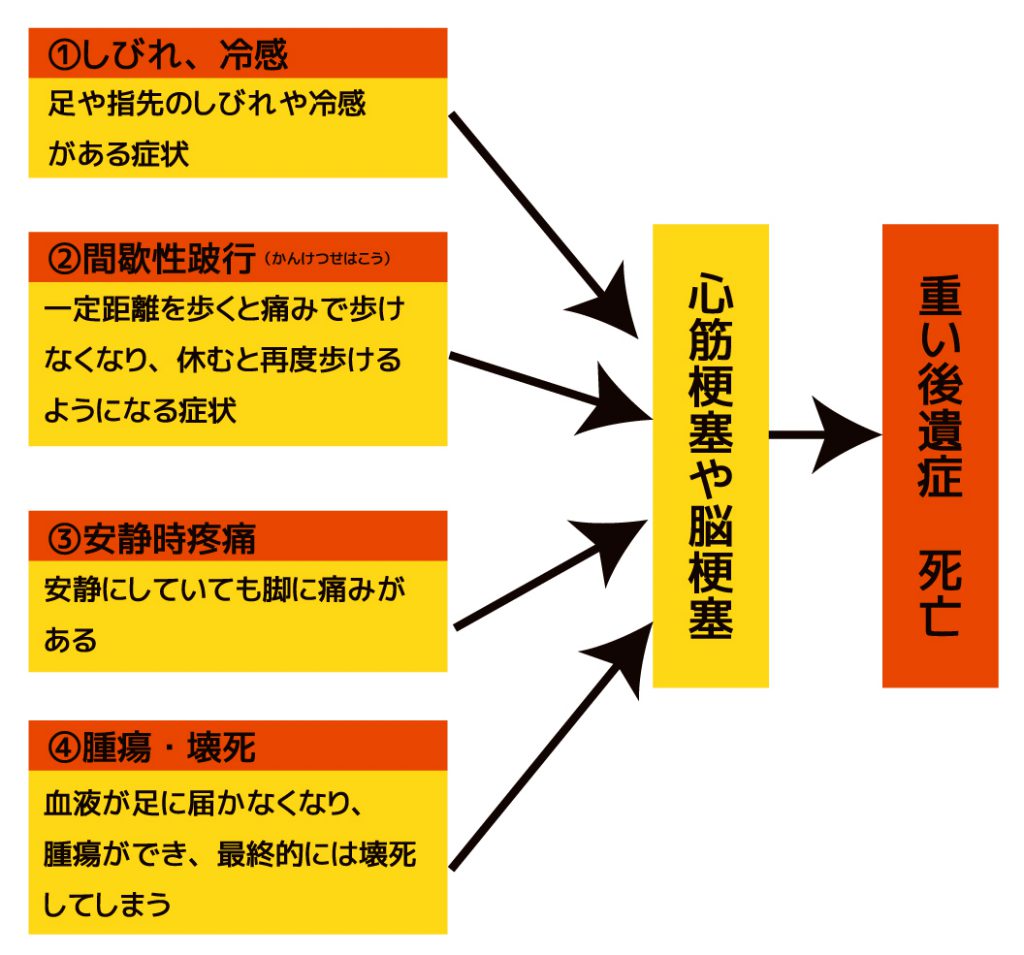
動脈硬化状態が続き、血管が詰まってしまった部位に応じて様々な症状が起きます。手や足の血管が詰まってしまった場合には冷感やしびれ、長く歩くと痛みを生じるなどの閉塞性動脈硬化症になります。脳や心臓に詰まると死亡リスクが高い脳梗塞や心筋梗塞になります。

①血管の下にコレステロールが入り込みます。

②コレステロールが増え、プラークと呼ばれるこぶを生成します。

③何かの拍子でプラークが破れます。

④破れたプラークを修復しようとして血小板が生成され、それが血管を詰まらせます。
閉塞性動脈硬化症は 様々な死亡リスクを もたらします。
詰まる場所によって症状が変わります
手や足の血管の動脈硬化が進み、血管が狭くなる症状を閉塞性動脈硬化症といい、症状が進むと足などの末端まで血流が届かなくなり、壊死してしまいます。
また、心筋梗塞・脳梗塞など心臓・脳などの血管に血が行かなくなり死亡するリスクを常に抱えています。
糖尿病白内障
糖尿病白内障とは?
若くても白内障になる可能性があります
白内障は眼球内にある水晶体という期間に“にごり”が発生することより起こる病気です。初期症状は目のかすみ・まぶしさですが、症状が進むと、急激に視力の低下が起き、最悪失明する可能性があります。
白内障は老化によって起こる症状でもあり、80歳以上の老人によくみられる病気ですが、糖尿病患者は若くても白内障にかかる可能性があります。
これは、糖尿病網膜症が関与しているとも、高血糖状態によって発生するポリオール代謝や酸化ストレス、蓄積された終末糖化産物が関与するともいわれていますが、はっきりとした原因は特定されていません。
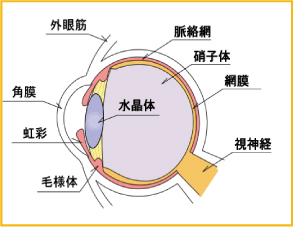
一度白濁した水晶体は元にもどりません。
歯周病
歯周病にかかりやすくなります
糖尿病は歯周病のリスクを2倍にします
血中に糖が多い状態は虫歯菌が成長しやすくなるだけではなく、虫歯菌に感染しやすくなる、殺菌効果が弱まるといった、歯周病になりやすい環境となり、健康な人と比べて2倍のリスクがあるとされています。
糖尿病患者の口内環境は?
認知症
認知症のリスクが上昇します
糖尿病は認知症のリスクを高めます
最近の研究結果によって、糖尿病が認知症のリスクを高めることが報告されています。
『脳血管にダメージを与えること』『インスリンが不足し、脳に糖分が行かなくなること』『脳の動脈硬化による影響』などがあるとされています。
糖尿病とガンの関係
ガンのリスク上昇?!
糖尿病患者にガンが多いとされています
糖尿病はガンの原因の一部になるという研究結果が明らかになってきました。ガンの部位にもより、直接の因果関係はまだ明らかにされていませんが以下のようなことがガンのリスクを高める原因ではないかと考えられています。
骨粗鬆症
骨粗鬆症のリスクが上がります
骨の状態もチェックしてください
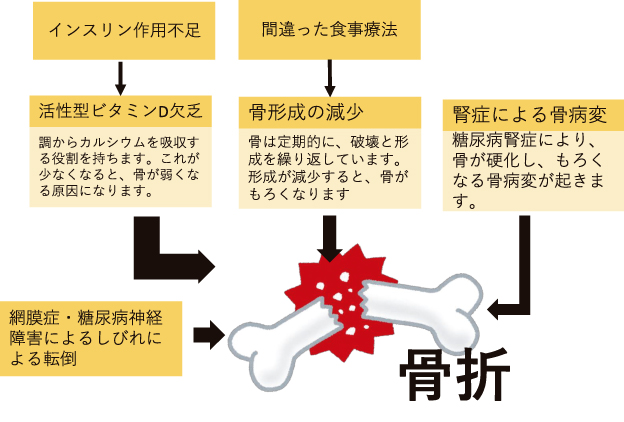
糖尿病患者は骨粗鬆症にかかりやすいとされています。直接的な原因としては、インスリン作用不足によりカルシウムを吸収する役割を持つ活性型ビタミンDの欠乏、糖尿病腎症による骨病変、間接的な原因としては、誤った食事療法によるビタミンDの不足などがあげられます。さらに糖尿病網膜症や神経症により転倒しやすくなり、骨折のリスクも上がります。
感染症
感染症にかかりやすくなります
感染症にかかりやすく治りにくい悪循環です
糖尿病患者は感染症にかかりやすくなります。これは白血球のはたらきを抑制する、免疫反応を抑制することが原因としてあげられます。また、一方で血管が詰まることにより白血球が届きにくくなる、糖尿病神経障害により感染に気が付かない、細菌感染によりインスリンの働きを抑えるサイトカインが増え、糖尿病が悪くなるうえに感染症が治りにくくなってしまう悪循環に陥ります。

